Qu’est-ce que l’adénomyose ?
Accueil » L’ENDOMÉTRIOSE » Qu’est-ce que l’Adénomyose ?
L’adénomyose… L’endométriose interne à l’utérus
L’adénomyose est usuellement définie comme étant de l’endométriose interne à l’utérus.
En fait il s’agit d’une anomalie de la zone de jonction entre l’endomètre (muqueuse qui tapisse l’utérus) et le myomètre (muscle de la paroi utérine) qui va laisser les cellules de l’endomètre infiltrer le myomètre. Elle peut être superficielle (épaississement de la zone jusqu’à 12 mm) ou profonde (et douloureuse).
C’est une pathologie fréquente et bénigne au sens médical du terme, c’est à dire qu’elle n’impacte pas le pronostic vital. Néanmoins, certaines formes d’adénomyose peuvent être extrêmement douloureuses et invalidantes au quotidien.
L’adénomyose peut être :
- diffuse : on retrouve de nombreux foyers disséminés sur l’ensemble du myomètre
- focale : un ou quelques foyers localisés sur le myomètre
- externe : quand l’endométriose pelvienne profonde vient infiltrer le myomètre
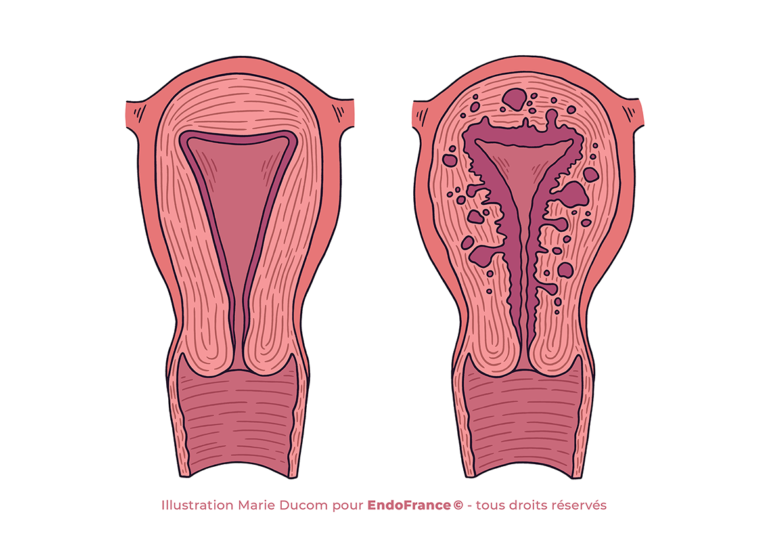
L’endométriose pelvienne et l’adénomyose sont souvent associées. Mais il n’y a pas de généralités : une femme peut avoir de l’adénomyose sans avoir d’endométriose. Et vice versa.
L’adénomyose concernerait 11 à 13 % de la population féminine. Dans 25 % des cas, les femmes atteintes ont de 36 à 40 ans. Dans 6 à 20 % des cas, adénomyose et endométriose sont associées.
L’adénomyose est usuellement définie comme étant de l’endométriose interne à l’utérus.
Les facteurs de risques de l’adénomyose : comment apparaît-elle ?
On rencontre le plus d’adénomyose chez des femmes ayant eu plusieurs enfants, ou ayant un endomètre (muqueuse utérine) très développé (on parle alors d’hyperplasie endométriale).
On ne sait pas dire aujourd’hui si les chirurgies ou les césariennes peuvent entraîner de l’adénomyose. En revanche, dans les interrogatoires des patientes ayant une adénomyose, on retrouve des femmes qui ont eu des placentas présentant des anomalies.
En revanche, on sait que la pose d’un stérilet n’est pas un facteur de risques.
Les symptômes de l’adénomyose
Ménorragies
Règles très abondantes et longues (supérieures à 7 jours avec une perte de sang importante). Elles sont rencontrées dans 50 % des cas d’adénomyose
Dysménorrhées
Douleurs liées aux cycles. Elles concernent 30 % des femmes atteintes d’adénomyose.
Métrorragies
Pertes de sang en dehors de la période des règles. Elles sont rencontrées dans 20 % des cas d’adénomyose
A noter : l’adénomyose ne présente aucun symptôme 2 fois sur 3.
Comment détecter l’adénomyose ?
L’échographie
Elle permettra de voir si l’utérus est augmenté de taille, avec des parois asymétriques, un myomètre (la couche musculeuse interne de l’utérus) enflammé, épaissi. L’utérus n’a plus sa forme initiale triangulaire.
L’échographie doit être faite en 2e partie du cycle. L’échographie endovaginale (avec une sonde introduite dans le vagin) donne plus de précisions.
L’IRM
Il sera l’examen de 2e intention si on pense qu’il y a une endométriose associée. Elle sera faite de préférence en dehors du cycle.
L’hystéroscopie ou l’hystérosalpingographie
Ces examens n’ont aucune valeur ajoutée pour diagnostiquer une adénomyose. Ils peuvent être utiles pour effectuer un bilan de fertilité.
L’imagerie
permettra aussi de distinguer le fibrome utérin de l’adénomyose.
Adénomyose et infertilité
L’adénomyose est assez souvent retrouvée chez la femme infertile.
Si elle est importante, cette anomalie de l’endomètre entraînerait une réaction inflammatoire qui pourrait empêcher l’implantation de l’embryon. Le risque de fausse couche chez la femme porteuse d’une adénomyose serait multiplié par 2.
Lors du bilan de procréation médicale assistée (PMA), on fera une IRM pour évaluer la zone de jonction entre l’endomètre et le myomètre. Son épaississement sera prédictif de la présence ou non de l’adénomyose et de la diminution du taux d’implantation de l’embryon.
Les analogues de la Gn RH (décapeptyl, énantone…) présentent un intérêt car ils agissent bien sur l’adénomyose et favorisent les chances de grossesse après 3 à 6 mois de traitement.
L’adénomyose est assez souvent retrouvée chez la femme infertile.
Les traitements de l’adénomyose
A noter : on ne traite que les femmes symptomatiques (si douleurs, saignements importants).
L’embolisation des artères utérines apparaît comme un traitement conservateur qui préserve la fertilité. Toutefois, chez près de 50 % des femmes traitées, on constate un retour des symptômes dans les 2 ans. Cette opération consiste à inclure des petites billes de gel dans les artères utérines afin de diminuer l’intensité les ménorragies. Cette technique est aussi utilisée dans le cas des hémorragies de la délivrance après des accouchements.
En l’absence de désir de grossesse, le traitement consistera à soulager les ménorragies, puis comme pour l’endométriose, à empêcher la stimulation hormonale des tissus endométriaux :
- GnRH + add back therapy* : ce traitement agit en diminuant l’épaississement de la zone jonctionnelle, du volume utérin et des symptômes associés (dysménorrhée, ménorragies).
- DIU hormonal (type Miréna) ; ce traitement diminue les ménorragies, le volume utérin et corrige l’anémie. Il peut être administré pour 3 ans.
- Progestatif en continu, qui permet une atrophie de l’endomètre.
*l’add-back therapy consiste à réintroduire un peu d’oestrogènes : suffisamment pour pallier les effets secondaires générés par l’analogue Gn RH (ménopause artificielle) mais insuffisamment pour agir sur les cellules (hormono dépendantes à l’œstrogène). L’add-back therapy est un vrai confort durant les cures de ménopause artificielle.
Le traitement radical consiste en l’hystérectomie (ablation de l’utérus). A noter que s’il y a une endométriose associée, l’hystérectomie seule ne sera pas suffisante.
Rédigé à partir des exposés du Pr Hervé Fernandez, du Dr Brigitte Clavier, du Dr Cécile Martin lors du congrès Rouendométriose de février 2016
Mis à jour le Jan 5, 2024 @ 22h16�

